Postoperative Wundheilungsstörung
– alltagstaugliche Versorgung trotz hoher Exsudation
Hinweis: Im folgenden Fallbeispiel finden Sie Fotos einer Wundbehandlung. Diese können für manche Betrachter:innen belastend wirken.
Postoperative Wundheilungsstörungen mit ausgeprägter Exsudation stellen hohe Anforderungen an die Materialwahl, die Verlaufskontrolle und die fachliche Begleitung. Das folgende Fallbeispiel beschreibt eine komplexe Versorgungssituation, die unsere Kollegin Ayla Wenning trotz Herausforderungen als ermutigend und inspirierend erlebt hat.
Inhaltsverzeichnis
1. Einleitung Fallbeispiel
Postoperative Wunden können den Alltag von Patient:innen erheblich beeinträchtigen – insbesondere, wenn starke Exsudation, Schmerzen und anatomische Besonderheiten hinzukommen. Umso wichtiger ist eine medizinisch fundierte Versorgung, die gleichzeitig die individuellen Bedürfnisse der Patient:innen berücksichtigt.
Das Fallbeispiel unserer Kollegin Ayla Wenning beschreibt die Versorgung eines 69-jährigen Patienten nach einer notfallmäßigen Laparotomie. Es zeigt exemplarisch, wie durch gezielte Materialauswahl, gute Kommunikation und interdisziplinäre Zusammenarbeit eine komplexe Wundsituation erfolgreich bewältigt werden konnte.
2. Unsere Wundexpertin
Ayla Wenning ist seit 2012 examinierte Gesundheits- und Krankenpflegerin. Bereits in ihrer Ausbildungszeit entwickelte sie ein besonderes Interesse für die Versorgung von Menschen mit chronischen und komplexen Wunden. Ihr erster Besuch auf dem Bremer Wundkongress war der Startpunkt für eine echte fachliche Leidenschaft.
Von 2012 bis 2018 arbeitete sie in einer neurologischen Frührehabilitation. Dort versorgte sie nicht nur zahlreiche Wundsituationen, sondern leitete auch Kolleg:innen an und gab ihr Wissen aktiv weiter. In dieser Zeit qualifizierte sie sich unter anderem zur Wundexpertin ICW®, zur algesiologischen Fachassistentin, zur Pflegeexpertin für Schmerzmanagement sowie im Bereich der Kompressionstherapie, um eine ganzheitliche und patientenorientierte Wundversorgung zu gewährleisten.
Im ambulanten Pflegedienst sammelte sie zwischen 2018 und 2023 wertvolle Erfahrungen. Dabei begleitete sie Patient:innen mit Wunden in ihrem häuslichen Umfeld. So lernte sie auch OPED Wundversorgung kennen. Ayla unterstützt uns seit Mai 2022 zunächst nebenberuflich im Rahmen eines Minijobs – als bewussten Einstieg ins Unternehmen. 2023 wurde sie als Vollzeitkraft fester Bestandteil unseres Teams und absolvierte 2024 zusätzlich die Weiterbildung zur Fachtherapeutin Wunde ICW®. Ihr sind dabei die individuelle Versorgung und die enge Zusammenarbeit mit Pflegekräften, Angehörigen, Ärzt:innen und Einrichtungen besonders wichtig, denn eine gute Wundversorgung entsteht für sie immer im gemeinsamen Austausch.
3. Ausgangssituation
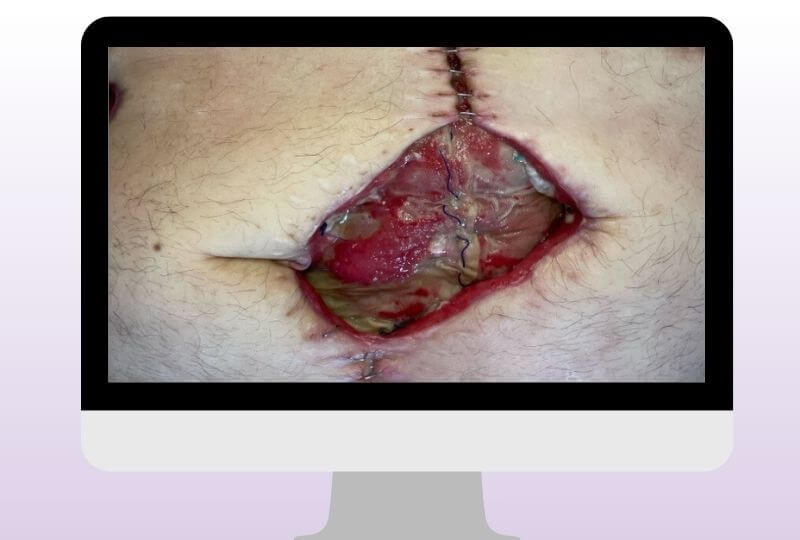
Der 69-jährige Patient musste nach einer Stomarückverlegung erneut stationär behandelt werden. Aufgrund eines Darmrisses musste eine Notfall-Laparotomie durchgeführt werden. Im Anschluss entwickelte sich im Bereich der Bauchdecke eine postoperative Wundheilungsstörung, die sich als besonders versorgungsintensiv herausstellte.
In der Klinik wurde die Wunde zunächst ausgespült und mit einer Saugkompresse abgedeckt. Vor der Entlassung erfolgte eine Tamponade ebenfalls kombiniert mit einer Saugkompresse.
Im häuslichen Umfeld zeigte sich jedoch schnell, dass diese Versorgung nicht praktikabel war. Die Exsudation war so stark, dass die Abdeckung teilweise mehrmals täglich gewechselt werden musste. Gleichzeitig kam es durch das verklebende Material zu Schmerzen beim Verbandwechsel, was den Patienten zunehmend belastete.
Erschwerend kam die anatomische Situation hinzu. Aufgrund fehlender Bauchmuskulatur war der Patient auf einen Bauchgurt zur Stabilisierung angewiesen. Dieser übte jedoch Druck auf das Wundgebiet aus und verstärkte somit die Empfindlichkeit der betroffenen Region.
Für Ayla war schnell klar: Diese Wunde brauchte nicht nur ein funktionierendes Materialkonzept, sondern vor allem eine Lösung, die sich auch im Alltag realistisch umsetzen ließ.
4. Therapieentscheidung
Das Ziel der Therapie bestand darin, die Schmerzen beim Verbandwechsel zu reduzieren, die starke Exsudation zu kontrollieren und gleichzeitig die Wundheilung zu fördern.
Nach Bewertung der bisherigen Versorgung wurde eine Anpassung des Vorgehens beschlossen. Zur schonenden Reinigung der Wunde und Minimierung des Infektionsrisikos wurde Lavanox Wundspüllösung verwendet.
Als Primärauflage kam Ligasano Weiß zum Einsatz. Ausschlaggebend war dabei vor allem die Alltagstauglichkeit: Das Material ließ sich individuell zuschneiden, konnte sicher in Form von Tamponaden eingelegt werden und ließ sich schmerzarm entfernen. Gleichzeitig ermöglichte es eine zuverlässige Weiterleitung des Exsudats an einen Superabsorber. Dies war gerade bei dieser Wundsituation ein entscheidender Faktor.
Zur Abdeckung wurde zunächst Zetuvit Plus gewählt und mit Fixomull Stretch fixiert, um eine stabile Versorgung zu gewährleisten. Andere Produkte, wie beispielsweise Cutimed Sorbact, wurden bewusst nicht weiterverwendet. In den vorhandenen Wundtaschen bestand die Gefahr, dass sich das Material verschiebt. In Kombination mit dem notwendigen Bauchgurt hätte dies zu zusätzlichem Druck und Schmerzen führen können.
Die Therapieentscheidung wurde gemeinsam mit allen Beteiligten abgestimmt. Der Fokus lag dabei klar auf einer Versorgung, die medizinisch sinnvoll ist und gleichzeitig im Alltag Bestand hat.
5. Behandlungsverlauf
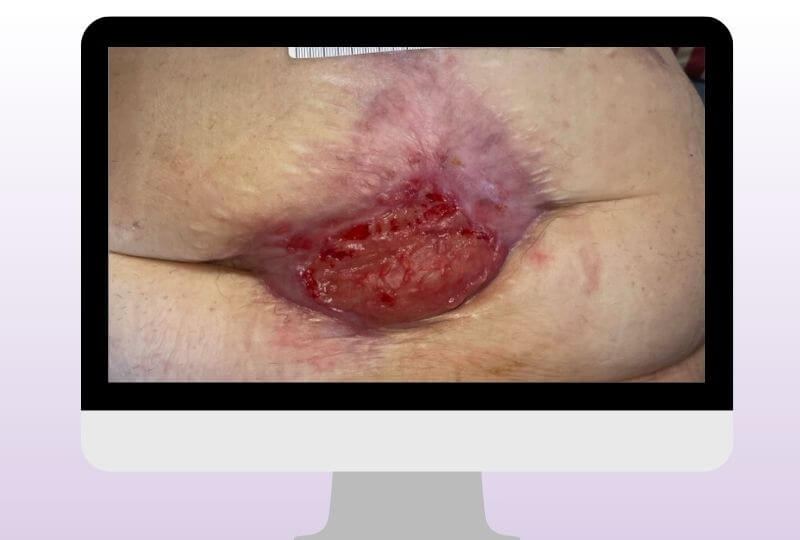
In der Anfangsphase wurde die Wunde täglich zu Hause versorgt. Aufgrund der starken Exsudation war eine engmaschige Kontrolle notwendig.
Mit zunehmender Stabilisierung konnte die Frequenz der Versorgung schrittweise reduziert werden. Zunächst erfolgte die Behandlung viermal wöchentlich, später nur noch zweimal pro Woche.
Im Verlauf wuchs das Vertrauen des Patienten in den Umgang mit der Wundsituation. Nach entsprechender Anleitung äußerte er den Wunsch, einen Teil der Versorgung selbst übernehmen zu können. Um dies zu ermöglichen, wurde auf die Abdeckung Zetuvit Plus Silicone Border umgestellt, da diese eine einfachere und sicherere Handhabung erlaubt.
Parallel dazu achtete der Patient konsequent auf seine Ernährung und trug weiterhin den Bauchgurt zur Stabilisierung. Gerade diese Kombination aus professioneller Begleitung und aktiver Mitarbeit trug dazu bei, die Versorgung langfristig zum Erfolg zu führen.
Die Gesamtdauer der Behandlung betrug etwa fünf Monate.
7. Ergebnisse und Verlauf
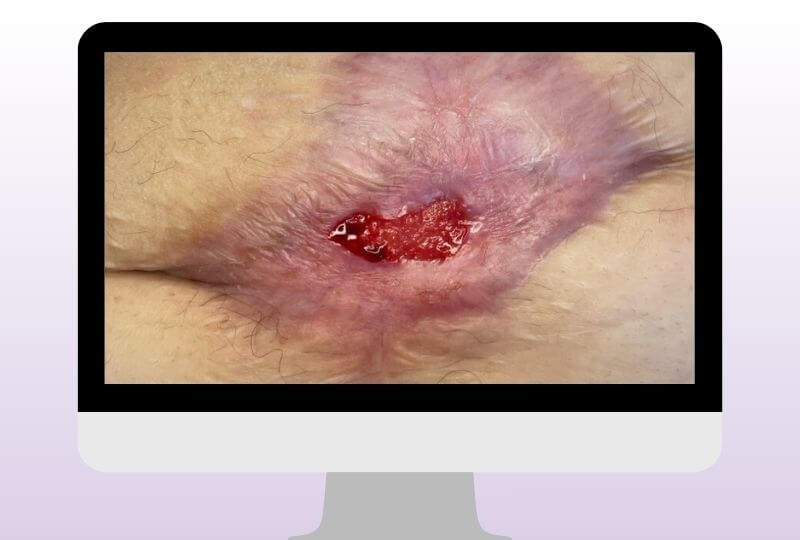
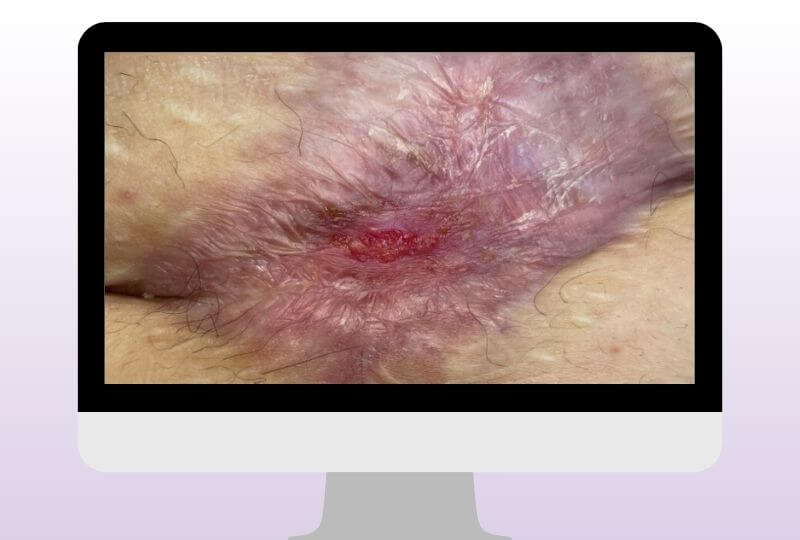
Im Verlauf zeigten sich deutliche Fortschritte. Die Wundtaschen bildeten sich zunehmend zurück und granulierten. Die Wunde wurde schrittweise kleiner, epithelisierte vom Rand her und zeigte gleichzeitig eine stabile Granulation vom Wundgrund aus.
Besonders positiv entwickelte sich auch die Exsudation. Diese nahm deutlich ab, sodass die Verbandwechsel seltener erforderlich waren und die Versorgung für den Patienten spürbar leichter wurde.
Der Patient berichtete über vollständige Schmerzfreiheit und ein deutlich gesteigertes Sicherheitsgefühl im Alltag. Sowohl der Pflegedienst als auch der Patient selbst äußerten sich positiv zur Versorgung und zum Heilungsverlauf.
Für Ayla war ein Moment besonders prägend: Als der Patient ihr frühzeitig dankte, weil er durch die verbesserte Versorgung wieder aktiver am Alltag teilnehmen konnte. Genau dieser Punkt machte den Fall für sie trotz der Herausforderungen „ermutigend und inspirierend“.
8. Praxisrelevanz und Lessons Learned
Dieser Fall zeigt eindrücklich, wie wichtig eine durchdachte Therapie, eine klare Anleitung und eine gute Kommunikation zwischen allen Beteiligten sind.
Zentrale Erkenntnisse:
- Eine konsequente, strukturierte Versorgung schafft Sicherheit – für Patient:innen und für das Versorgungsteam.
- Die Berücksichtigung der Wünsche der Patient:innen fördert Compliance und Selbstständigkeit.
- Eine interdisziplinäre Zusammenarbeit ist essenziell für eine erfolgreiche Wundversorgung.
Für ähnliche Fälle gilt: Bei Unsicherheiten sollte frühzeitig Rücksprache gehalten und Unterstützung eingeholt werden. Ein unnötig häufiger Wechsel der Therapie sollte vermieden werden.
9. Fazit und Ausblick
Dieses Fallbeispiel zeigt, wie herausfordernd postoperative Wundheilungsstörungen sein können – insbesondere, wenn starke Exsudation, Schmerzen und mechanische Belastung durch Hilfsmittel wie einen Bauchgurt zusammenkommen.
Gleichzeitig verdeutlicht der Verlauf, wie entscheidend eine durchdachte Materialwahl und eine fachlich korrekte sowie alltagstaugliche Versorgung sind. Durch eine stabile Struktur, eine klare Anleitung und eine enge Begleitung konnte der Patient schrittweise Sicherheit zurückgewinnen und aktiv an seiner Versorgung mitwirken.
Dieser Fall unterstreicht für Ayla und OPED Wundversorgung, wie wichtig individuelle Versorgungskonzepte, Kommunikation und interdisziplinäre Zusammenarbeit sind, um auch komplexe postoperative Wunden nachhaltig zu stabilisieren.
10. Bleiben Sie auf dem Laufenden!
Sie möchten keine Neuigkeiten verpassen? Unser Newsletter liefert Ihnen regelmäßig Neuigkeiten zur modernen Wundversorgung, Tipps für Abrechnung und Dokumentation, Einblicke in unsere Logistikprozesse sowie Infos zu neuen Produkten, Webinaren und Fortbildungen. Melden Sie sich an und bleiben Sie informiert.👉 Jetzt anmelden
11. Passende Artikel
Unterstützung bei komplexen Wundsituationen?
Wir begleiten Sie und Ihre Patient:innen mit strukturierter, alltagsnaher und moderner Wundversorgung – fachlich, interdisziplinär und auf Augenhöhe.
Häufige Fragen zu Wundheilungsstörungen
Eine postoperative Wundheilungsstörung liegt vor, wenn der physiologische Heilungsprozess nach einer Operation verzögert oder gestört verläuft. Ursachen können Infektionen, hohe Exsudation, mechanische Belastung, Begleiterkrankungen oder lokale Durchblutungsstörungen sein.
Eine ausgeprägte Exsudation kann zu Mazeration der Wundumgebung, häufigen Verbandwechseln und Schmerzen führen. Gleichzeitig erschwert sie die Auswahl geeigneter Wundauflagen und erhöht das Risiko für Keimbelastung sowie Verzögerungen im Heilungsverlauf.
Ein strukturiertes Exsudationsmanagement ist entscheidend für die Wundstabilisierung. Ziel ist es, überschüssige Wundflüssigkeit kontrolliert abzuleiten, das Wundmilieu feucht zu halten und gleichzeitig das umliegende Gewebe zu schützen.
Die Wundauflage sollte:
-
eine hohe Absorptionsfähigkeit besitzen
-
sich schmerzarm entfernen lassen
-
sich an anatomische Gegebenheiten anpassen
-
im Alltag praktikabel sein
Gerade im häuslichen Umfeld ist die Handhabbarkeit ein zentraler Faktor.
Durch:
-
klare Anleitung
-
strukturierte Schulung
-
Auswahl einfach handhabbarer Materialien
-
transparente Kommunikation
Die aktive Einbindung fördert Compliance, Sicherheit und langfristigen Therapieerfolg.